Dra. Nadia Scarabino. Presidente del Comité de Cardiopatías Congénitas.
Medica Especialista en Cardiología y Cardiología Pediátrica.
En el marco de la semana de Concientización de los Defectos Cardíacos Congénitos -7 al 14 de febrero- y el Día Mundial de las Cardiopatías Congénitas 14 de febrero.
El día Mundial de las Cardiopatías Congénitas se celebra cada 14 de febrero, desde el año 1999, con el objetivo de sensibilizar, concientizar e informar a la población acerca de los avances en el diagnóstico, tratamiento y pronóstico de este grupo de patologías.
La difusión y el conocimiento de esta problemática favorecen la detección precoz (en la etapa prenatal y neonatal) y el acceso a un tratamiento oportuno, principales medidas para disminuir la mortalidad y mejorar el pronóstico de estos pacientes.
Las Cardiopatías Congénitas constituyen un amplio espectro de malformaciones del corazón y de los grandes vasos que están presentes en el momento del nacimiento.
Son los defectos estructurales más frecuentes, representando del 25-40% de todas las malformaciones congénitas y es la primera causa de mortalidad en el primer año de vida.
Se estima que uno de cada cien recién nacidos presenta alguna cardiopatía congénita.
En nuestro país, nacen al año unos 7 mil niños y niñas con esta patología. Requiriendo el 50 por ciento, cirugía dentro del primer año de vida.
Se desconocen las causas de las cardiopatías congénitas en un gran número de casos, aunque existen evidencias de que la herencia desempeña un papel decisivo en un 8% de los afectados y los teratógenos están involucrados en solo del 1- 2% de ellos. La génesis del 90% restante es multifactorial; es decir, existe una predisposición hereditaria, dada por varios genes afectados más un desencadenador ambiental, que al actuar sobre un individuo susceptible favorece la expresión del genoma dañado.
La Comunicación Interventricular (CIV), aislada, es la cardiopatía congénita más frecuente que se puede detectar en la etapa neonatal, y a menudo forma una parte indisoluble de otras cardiopatías mas complejas. Es la falta de relleno del tabique en algún sector del septo interventricular.
Desde el punto de vista anatómico, de acuerdo a su localización, pueden clasificarse en:
- Musculares
- Perimembranosas
- Basales anteriores o subarteriales
- Basales posteriores o de la cámara de entrada
Las CIV perimembranosas son las más frecuentes, y al igual que las musculares, el 60-70% cierran espontáneamente antes del primer año de vida. Las subarteriales raramente se obliteran solas. Las basales posteriores casi siempre forman parte del “canal A-V común total”.
En algunas oportunidades las CIV musculares pueden ser medianas o grandes y requerir tratamiento médico o quirúrgico.
Cuando en el RNT provocan insuficiencia cardiaca en la etapa neonatal, es importante descartar causas intercurrentes que lo puedan estar descompensando, tales como sepsis, anemia, fiebre, etc o la asociación de la CIV a otras cardiopatías que inicialmente pudieran haber pasado desapercibidas (ductus arterioso concomitante o coartación de aorta).
El diagnóstico de CIV se sospecha clínicamente por la presencia de soplo pansistólico.
En el neonato lo característico es auscultar un soplo sistólico que va incrementándose con los días o semanas en un niño asintomático o con discreta disnea al alimentarse.
El Electrocardiograma (ECG): es inespecífico en la mayoría de los casos. Puede evidenciar:
Sobrecarga ventricular derecha: en casos de asociación con hipertensión pulmonar o estenosis pulmonar. Sobrecarga ventricular izquierda o biventricular: en lactantes y niños mayores.
Patrón de sobrecarga ventricular derecha con eje del QRS -120 o patrón de hemibloqueo anterior izquierdo: CIV basal posterior.
Radiografía de tórax: Suele ser normal en las CIV asintomáticas, pequeñas. O mostrar cardiomegalia e hiperflujo pulmonar en las CIV descompensadas.
Ecocardiograma doppler color: ofrece el diagnostico de certeza en cuanto a la localización, el tamaño, el grado de repercusión hemodinámica, y la detección de malformaciones asociadas.
El tratamiento inicial de una CIV descompensada, es tratar las posibles causas extracardiacas que pudieran descompensar el paciente (anemia, sepsis, etc) para luego seguir con el tratamiento médico farmacológico.
En el caso de que estas medidas no dieran resultado, se debe recurrir a la cirugía correctiva.
En algunos pacientes, como tratamiento paliativo, cuando el estado general del niño no es bueno, se puede indicar el cerclaje de la arteria pulmonar, con la finalidad de limitar el hiperflujo pulmonar con el consiguiente alivio de la sobrecarga de volumen al corazón izquierdo.
En raras ocasiones, una CIV puede evolucionar hacia un grave síndrome de Eisenmenger; apareciendo cianosis, invirtiéndose el shunt de izquierda a derecha, desapareciendo los signos de hiperflujo pulmonar.
Otra complicación constituye la llamada “fallotización de una CIV”, la cual consiste en el desarrollo de una estenosis subpulmonar, que ocasiona que la patología se compense de manera engañosa; siendo necesaria la cirugía correctiva.
Bibliografía
Nelson. Tratado de Pediatría. 19 ed Madrid: Elsevier, 2013.
Somoza F, Marino B, Cardiopatías congénitas.
Myung K, Park, Cardiología Pediátrica.
Congenital heart disease until the neonatal stage. Clinical and epidemiological aspects Dra. Tania Quesada Quesada.
CASO 1
Paciente de 9 meses de vida.
Soplo sistólico al examen físico desde el nacimiento.
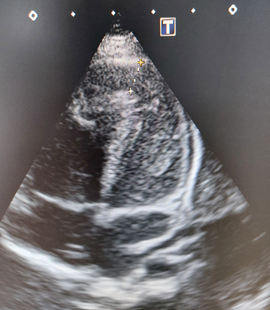
Ecocardiograma doppler color:
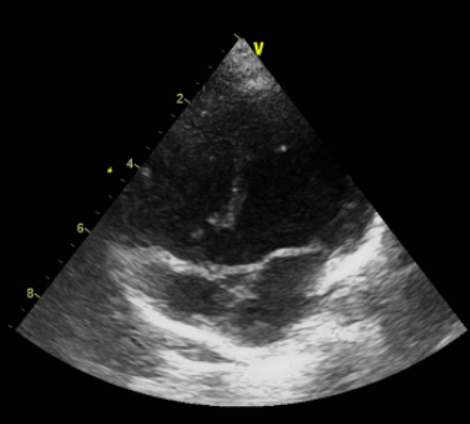
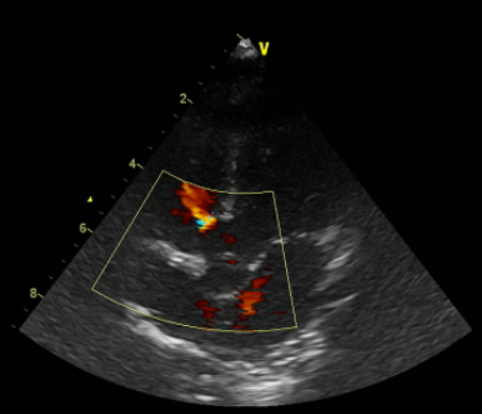
Comunicación interventricular perimembranosa, de 5 mm de diámetro, con mecanismo de cierre, secundario a la proliferación de tejido muscular o fibroso alrededor del orificio, denominado “aneurisma de cierre”.
Se evidencia la presencia de shunt de izquierda a derecha. Actualmente en tratamiento farmacológico con enalapril y furosemida.
CASO 2
Neonato portador de CIV muscular apical amplia, asociada a hipoplasia del arco aórtico.
Se realiza cirugía correctiva de arco aórtico y cerclaje de arteria pulmonar.
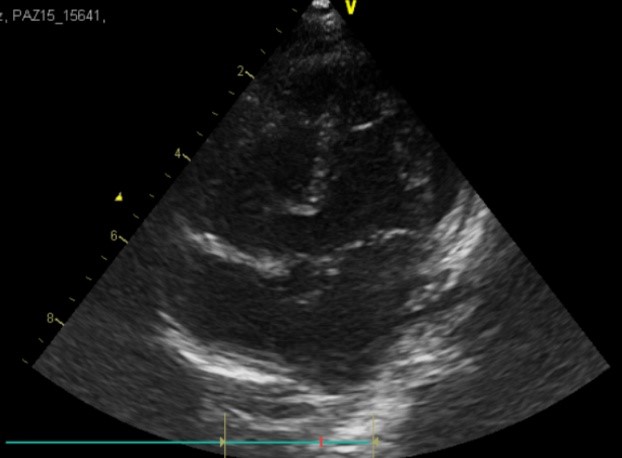
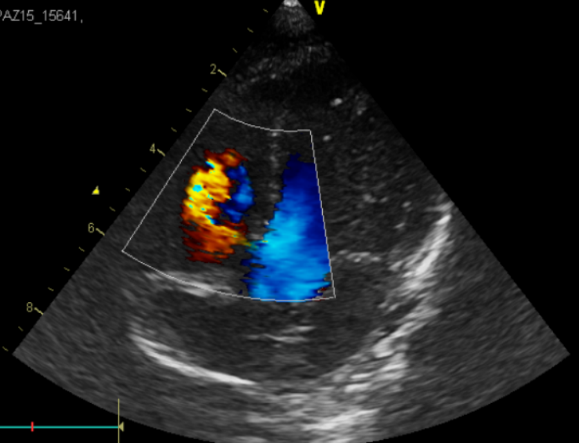
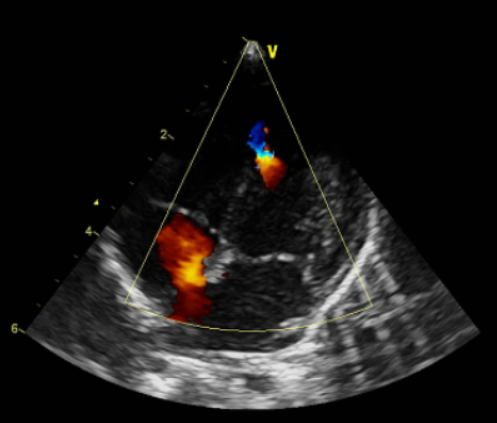
Ecocardiograma doppler color: Se evidencia la presencia de comunicación interventricular muscular apical amplia, de 6 mm de diámetro aproximadamente, con shunt de izquierda a derecha.
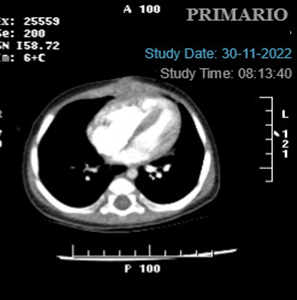
Angiotomografia Ao Gatillada:
Se constató la presencia de comunicación interventricular, muscular, apical con un área aproximada de 0.5 cm2 y un diámetro aproximado de 6 x 6 mm.
CASO 3
Neonato asintomático, presenta soplo sistólico al examen físico desde el 2do día de vida.
Portador de comunicación interventricular mediomuscular sin repercusión hemodinámica.
Ecocardiograma Doppler Color: Comunicación interventricular mediomuscular, de 3 mm de diámetro, con shunt de izquierda a derecha.
Actualmente presenta 4 meses de vida, se encuentra en seguimiento, sin requerimiento de tratamiento farmacológico.