Desafío Diagnóstico – Noviembre 2021
Respuesta Correcta Miocarditis Aguda
Discusión
En el Ecocardiograma Transtorácico se puede apreciar un VI de tamaño normal con función sistólica en el límite inferior de la normalidad (FEVI 55%), sin alteraciones en la motilidad parietal con función diastólica normal. Aurículas de tamaño normal. Ventrículo derecho de tamaño y función normales. Sin valvulopatías significativas.
Video 1:
En las imágenes de cardio-RM se observa en las secuencias de CINE un VI de tamaño normal con fracción de eyección en el límite inferior (FEVI 55%), sin alteraciones en la contracción segmentaria. En las secuencias TSE-T2w STIR se aprecia una elevación de la intensidad de señal a nivel del segmento anterolateral en 4C: 1126 ms, segmento inferolateral en 3C: 1034 ms y cara lateral en el EC medioventricular: 1218 con un ratio IS miocardio/IS m. esquelético: 2.26. Mapas T2 aumentados (63.5 ms) en segmentos de pared lateral medio-apical sugestivo de edema miocárdico. Realce tardío de gadolinio de distribución subepicárdica (no isquémico) en segmentos medios anterior, anterolateral e inferolateral y en segmentos apicales anterior y lateral. Derrame pericárdico leve. Pericardio no engrosado, sin realce.
Estudio compatible con la sospecha diagnóstica de miocarditis aguda.
Video 2:
Actualización:
La miocarditis se define como una inflamación del miocardio diagnosticada mediante unos criterios histológicos, inmunológicos e inmunohistoquímicos establecidos. Tal como se indica en el documento de consenso del Grupo de Trabajo sobre Enfermedades Miocárdicas y Pericárdicas de la Sociedad Europea de Cardiología, se define histológicamente como la presencia de infiltrados inflamatorios en el miocardio, asociados a una degeneración miocitaria y necrosis de causa no isquémica, según los criterios de Dallas. Por lo que respecta a los criterios inmunohistoquímicos, el documento mencionado propone que el diagnóstico se establezca atendiendo a la presencia en el miocardio de al menos 14 leucocitos/mm2.
Infecciones, fármacos, sustancias tóxicas y enfermedades autoinmunitarias pueden causar miocarditis. Las infecciones virales son la principal causa de miocardiopatías inflamatorias adquiridas.
Su incidencia no es bien conocida, entre otras razones, porque la biopsia endomiocárdica, técnica de referencia para su diagnóstico, se hace muy infrecuentemente.
La forma de presentación clínica de la miocarditis es muy variable e inespecífica, y va desde el dolor torácico de tipo isquémico asociado a alteraciones transitorias del segmento ST hasta el shock cardiogénico.
La biopsia endomiocárdica es la prueba de referencia como método diagnóstico de miocarditis. No hay ninguna otra prueba que pueda aportar un diagnóstico definitivo, y las técnicas no invasivas se emplean para ayudar al clínico a descartar otros diagnósticos e identificar la miocarditis de manera indirecta. El documento consenso de la Sociedad Europea de Cardiología recomienda evaluar tanto los criterios clínicos, como los criterios diagnósticos basados en el ECG, biomarcadores y las imágenes por ecocardiografía y cardio-RM.
El ECG suele ser anormal, aunque las alteraciones son inespecíficas. Los marcadores de inflamación suelen estar elevados, pero no confirman el diagnóstico.
La ecocardiografía ayuda a descartar otras entidades y a monitorizar cambios en el tamaño de cavidades, grosor miocárdico, función ventricular y derrame pericárdico. Algunas de las alteraciones observadas, como disfunción ventricular, alteraciones de la contractilidad segmentaria o disfunción diastólica, son inespecíficos.
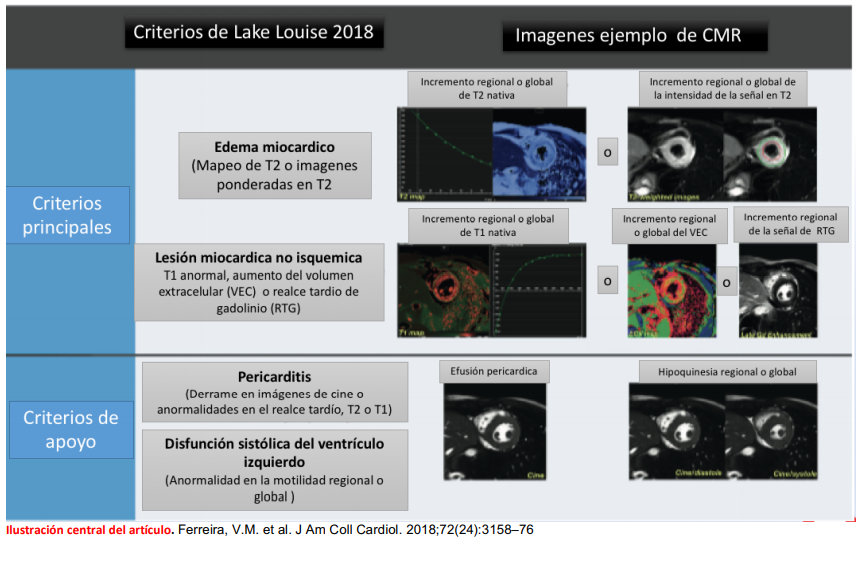
La cardio-RM en la miocarditis permite evaluar no solo la repercusión funcional asociada, sino que detecta de forma no invasiva, alteraciones tisulares miocárdicas. En el año 2009 se publican los criterios de Lake Louise para el diagnóstico de miocarditis por resonancia cardíaca. Estos criterios proponen la presencia de edema, hiperemia y necrosis o cicatriz como los hallazgos imagenológicos más importantes en los pacientes con esta entidad, incrementando de forma significativa la probabilidad del diagnóstico cuando se cumplen al menos 2 de 3 criterios, con una eficacia hasta del 83%, con sensibilidad en diferentes estudios que va desde el 67% hasta el 80% y especificidad que va desde el 87% hasta el 91%.
Hasta hace poco, las técnicas de caracterización de tejido disponibles se basaban en imágenes potenciadas en T2, realce precoz y realce tardío, para la identificación de edema, hiperemia o necrosis. Hoy en día, el desarrollo de mapas paramétricos de T1 y T2 han mejorado significativamente la eficacia diagnóstica de esta técnica. Es por ello que el reciente documento de consenso publicado en JACC ha sugerido la modificación de los criterios de Lake Louise, adicionando secuencias más sensibles (análisis de tiempos de relajación T1, T2 y estimación VEC). Las modificaciones sugeridas son al menos un criterio basado en secuencias de T2 que indique la presencia de edema y un criterio basado en secuencias de T1 que indique la presencia de injuria miocárdica.
La cardio-RM ha demostrado en varios estudios su valor pronostico. La FEVI ≤ 40% y la presencia de realce tardío de gadolinio han demostrado ser factores predictores de mortalidad y eventos adversos cardiacos en el seguimiento.
Para concluir la información derivada de la cardio-RM en la miocarditis mejora la precisión diagnostica, estratifica la fase de la enfermedad, ofrece información pronóstica y puede servir de monitorización a la respuesta terapéutica. El empleo de imagen paramétrica mejora el rendimiento diagnóstico y disminuye la variabilidad en la caracterización tisular focal y difusa.
Referencias bibliográficas:
1-Richarson P, McKenna W, Bristow M, et al. Report of the 1995 World Healt Organization/International Society and Federation of Cardiology Task Force on the Definition and Clasification of cardiomyopathies.Circulation 1996; 93: 841-242.
2-Caforio AL, Calabrese F, Angelini A, et al. A prospective study of biopsy-proven myocarditis: Prognostic relevance of clinical and aetiopathogenetic features at diagnosis. Eur Heart J 2007; 28: 1.326-1.333.
3-Journal of the American college of cardiology. Cardiovascular Magnetic Resonance in Nonischemic Myocardial Inflammation. Expert Recommendations. Vol. 72, n°24,2018.
4- Grani C, Eichhorn C, Biere L, et al. Prognostic Value of Cardiac Magnetic Resonance Tissue Characterization in Risk Stratifying Patients With Suspected Myocarditis. J Am Coll Cardiol 2017; 70: 1.964-1.976.
5- Vermes E, Childs H, Faris P, Friedrich MG. Predictive value of CMR criteria for LV functional improvement
in patients with acute myocarditis. Eur Heart J Cardiovasc Imaging 2014; 15: 1.140-1.144.
6- Aquaro GD, Perfetti M, Camastra G, et al. Cardiac MR With Late Gadolinium Enhancement in Acute Myocarditis With Preserved Systolic Function: ITAMY Study. J Am Coll Cardiol 2017; 70: 1.977-1.987.
Autores: Dra. Sofía Picabea, Dr. Diego Freytes, Dra. Silvana López, Dra. María Belén Cigalini, Dra. Laura Beloscar.