ARTÍCULOS COMENTADOS POR COMITÉS.
Comité de Unidad Coronaria y Cardiopatía Isquémica.
POLYPIL STRATEGY IN SECONDARY CARDIOVASCULAR PREVENTION
Castellano J.M. September 15, 2022, N Engl J Med 2022; 387:967-977 – DOI: 10.1056/NEJMoa2208275
Las enfermedades cardiovasculares son la principal causa de muerte en el mundo occidental y de discapacidad en la edad productiva.

Dr. Marcelo Cardona
El avance en la prevención secundaria luego de un Síndrome Isquémico Agudo (SIA) mediante el control agresivo de los factores de riesgo, la antiagregación plaquetaria y el uso generalizado de betabloqueantes e inhibidores de la enzima convertidora de angiotensina ha modificado de forma extraordinaria la mortalidad de los pacientes y la recurrencia de eventos.
A pesar de ello, el pronóstico de los pacientes que sobreviven a un SIA no es benigno y tienen alto riesgo de presentar un evento cardiovascular recurrente y una mortalidad aumentada.
La falta de cumplimiento del estilo de vida prescripto y la pérdida de adherencia a la medicación indicada, son factores que limitan los beneficios del tratamiento preventivo e influyen negativamente en el pronóstico de los pacientes.
Esta falta de adherencia es mayor cuando más nos alejamos del evento índice, manteniendo la adherencia a los 2 años sólo casi el 57% de los pacientes por varios motivos, entre ellos: los costos, la disponibilidad y el número de comprimidos indicados, por lo cual, la polipíldora podría facilitar la adherencia, mejorar la prevención secundaria e influir positivamente en la evolución de los pacientes.
A partir de esto se realizó el estudio “Secondary Prevention of Cardiovascular Disease in the Elderly” (SECURE), presentado el 26 de agosto 2022 en el marco del Congreso Europeo de Cardiología en Barcelona por el Dr. Valentín Fuster y publicado simultáneamente en el New England Journal of Medicine.
Se trató de un estudio en fase 3 internacional (7 países de Europa), multicéntrico (113 centros), randomizado, no ciego que evaluó la estrategia de una polipíldora que combina dosis fijas de diferentes fármacos comparada con la terapia estándar evaluando eventos cardiovasculares mayores en pacientes añosos con un Infarto Agudo de Miocardio (IAM) reciente.
Se incluyeron pacientes con IAM tipo 1 mayores de 65 años con al menos una de las siguientes características: Diabetes Mellitus (DBT), Insuficiencia Renal (IR) leve a moderada (Cl Cr 30 a 60 ml/min.), IAM previo, Revascularización coronaria previa o accidente cerebrovascular (ACV) previo. Los pacientes que recibieron tratamiento anticoagulante oral fueron excluidos.
Los pacientes se aleatorizaron a la rama tratamiento polipíldora que contenía dosis fijas de aspirina (100 mg), ramipril (2.5 mg, 5 mg o 10 mg) y atorvastatina (40 mg) o a la rama control (terapia convencional administrando las 3 drogas en forma separada.
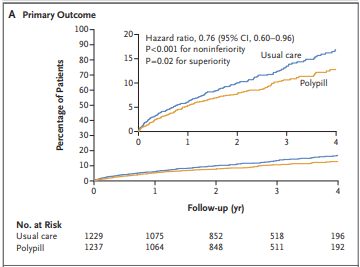
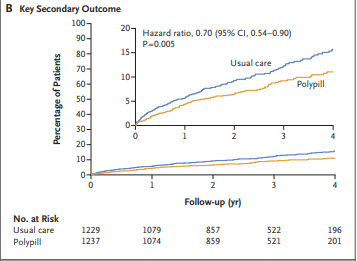
El punto final primario (PFP) fue un compuesto de muerte cardiovascular, IAM tipo 1 no fatal, ACV isquémico no fatal y Revascularización coronaria de urgencia. El punto final secundario (PFS) fue un compuesto muerte cardiovascular, IAM tipo 1 no fatal y ACV isquémico no fatal. Se analizaron otros puntos secundarios, a saber, cada uno de los componentes del punto final primario por separado, adherencia al tratamiento a 2 años, control de factores de riesgo a 2 años y satisfacción de los pacientes con el tratamiento. Los eventos fueron adjudicados por un comité independiente. Los puntos secundarios de seguridad incluyeron muerte no cardiovascular y eventos adversos (sangrado, insuficiencia renal, reacción alérgica y discontinuación del tratamiento)
Se realizó un seguimiento a 48 meses.
Fueron randomizados 2499 pacientes (1258 en el grupo tratamiento y 1241 en el grupo control), la edad promedio fue 76 años, 69% sexo masculino, 77.9 HTA, 57.4 DBT y
51.3 historia de tabaquismo. La mayoría de los pacientes en el grupo tratamiento recibieron 40 mg de atorvastatina mientras que sólo el 40.4% de los pacientes en el grupo control recibieron estatinas de alta potencia. El tiempo medio entre el IAM y la aleatorización fue de 8 días.
Luego de una media de seguimiento de 3 años se observó una reducción de 24 % en el PFP (HR 0.76 95% IC, 0 ,60 a 0.96, P< 0.001 para no inferioridad y P= 0.02 para superioridad (fig 1 A) y disminución de 30 % en el PFS (HR 0.70 95% IC, 0.54 a 0.90, P = 0.005. (fig 1 B). Si bien todos los componentes del PFP contribuyeron a los resultados observados, la mayor reducción se dio en base a la muerte cardiovascular. Los efectos del tratamiento fueron consistentes en todos los subgrupos analizados. A 24 meses, se registraron altos niveles de adherencia en el grupo tratamiento 74.1% y en el grupo control 63.2% (RR 1.17 IC 1.10 a 1.25). No hubo diferencias significativas en los valores de los factores de riesgo analizados.
 |
 |
En base a estos resultados, los autores concluyen que el tratamiento de pacientes añosos con una polipíldora que contiene aspirina, ramipril y atorvastatina dentro de los 6 meses de un IAM tipo 1, resultó en un riesgo significativamente menor de eventos cardiovasculares mayores en comparación con el tratamiento estándar.
El uso de la polipíldora cardiovascular como sustituto de la administración de las drogas cardiovasculares en forma separada podría ser parte integral de una estrategia efectiva de prevención secundaria.
COMENTARIO DEL AUTOR
Los resultados del estudio van en la misma dirección que la evidencia previa con el uso de la polipíldora en otros escenarios clínicos, mejoría en la adherencia al tratamiento y efecto favorable en los resultados clínicos a largo plazo.
Esto impactaría positivamente en los sistemas de salud pública, especialmente en países de bajos ingresos donde la falta de adherencia es mayor. Para ser aplicable en forma individualizada a la mayoría de los pacientes requerirá mayor flexibilidad en las dosis para poder adecuarse a las condiciones clínicas, tolerancia y necesidades de los pacientes.
Debemos también considerar que al tratarse de un estudio randomizado, la adherencia observada en ambos grupos puede estar sobrevalorada con respecto a la vida real.
La lógica diría que una mayor adherencia debe estar acompañada de un mejor control de los factores de riesgo y que esto se traduzca en el mejor pronóstico encontrado. En este estudio disminuyeron los eventos cardiovasculares sin cambios significativos en el control de los factores de riesgo lo que plantea alguna duda a esa línea de pensamiento.
Mi opinión es que todavía debemos esperar mayor evidencia para modificar nuestra práctica clínica.

